Принципиально важные критерии использования КЛКТ при диагностике кист челюстей. Дифференциальная диагностика отдельных нозологических форм
НАУЧНАЯ СТАТЬЯ / РЕНТГЕНОЛОГИЯ / ОРТОДОНТИЯ
Жижина
Наталья Викторовна
Наталья Викторовна
Врач-рентгенолог компании «Пикассо»
АВТОР
Кисты челюстно-лицевой области представляют собой опухолеподобные патологические полостные образования доброкачественного характера. Ведущее место среди всех кист занимают кисты именно челюстных костей, впервые описанные Scultetus в 1654 году.
Применение современных методов лучевой диагностики для выявления кист челюстей стало незаменимым, так как зачастую кисты, несмотря на свои внушительные размеры, долгое время могут не вызывать никаких клинических проявлений.
Среди многочисленных современных методов лучевой диагностики большое предпочтение отдается конусно-лучевой компьютерной томографии, что обусловлено критериями, позволяющими выявить:
Для сравнения приведены примеры иных методов лучевой диагностики при исследовании кист челюстей.
Внутриротовая рентгенограмма — метод не достаточно хорош для диагностики кист челюстей в силу своих физических свойств и по своей сути является двухмерным изображением, не позволяющим достоверно оценить контуры и размеры образования. Наложение соседних структур затрудняет выявление причинного зуба.
Применение современных методов лучевой диагностики для выявления кист челюстей стало незаменимым, так как зачастую кисты, несмотря на свои внушительные размеры, долгое время могут не вызывать никаких клинических проявлений.
Среди многочисленных современных методов лучевой диагностики большое предпочтение отдается конусно-лучевой компьютерной томографии, что обусловлено критериями, позволяющими выявить:
- достоверное местоположение образования в трех плоскостях; [3]
- высокоточные размеры;
- вовлечение соседних структур;
- определение хирургического доступа;
- динамический анализ восстановительного периода;
- дифференциальную диагностику между типами кистозных образований. [26]
Для сравнения приведены примеры иных методов лучевой диагностики при исследовании кист челюстей.
Внутриротовая рентгенограмма — метод не достаточно хорош для диагностики кист челюстей в силу своих физических свойств и по своей сути является двухмерным изображением, не позволяющим достоверно оценить контуры и размеры образования. Наложение соседних структур затрудняет выявление причинного зуба.
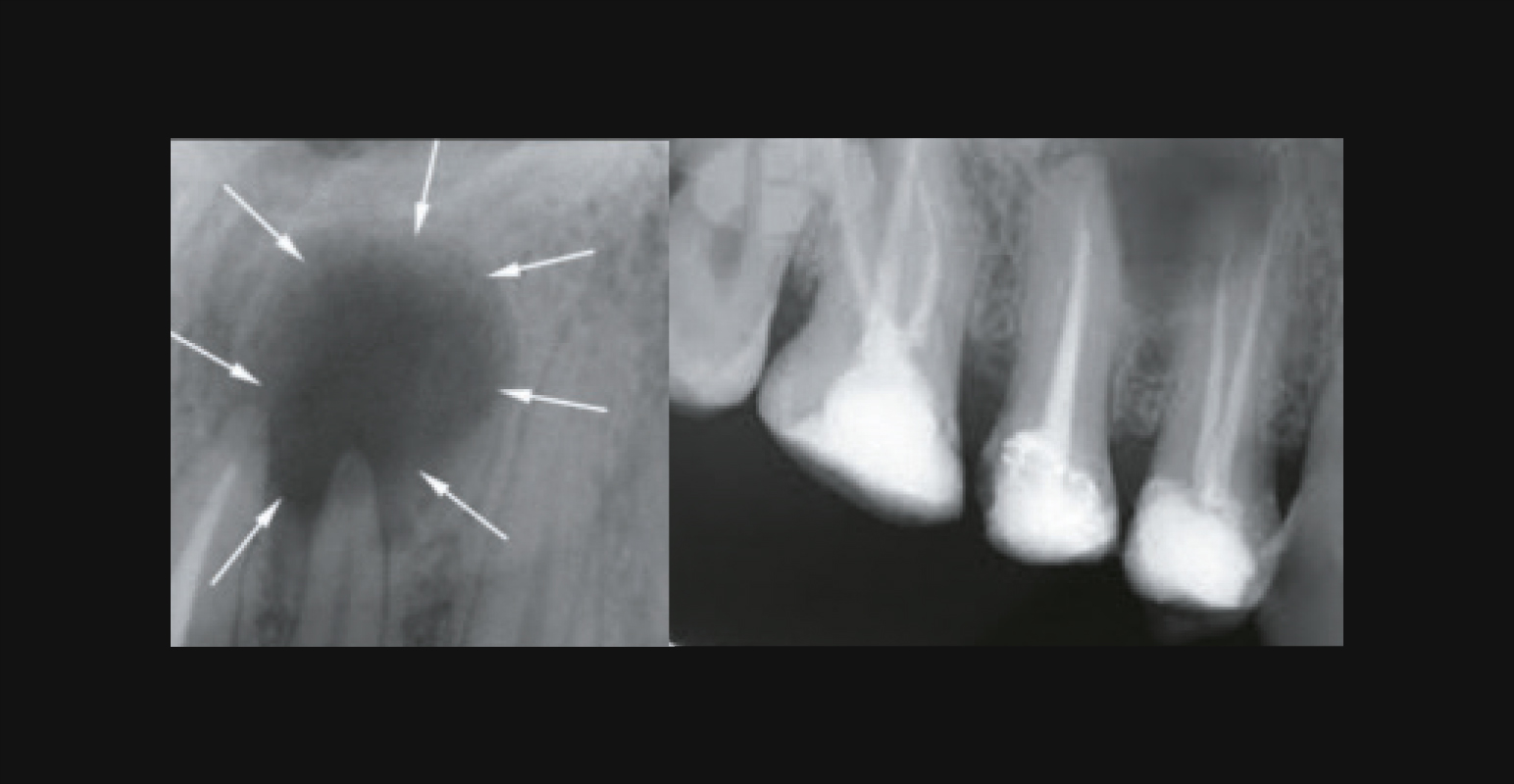
Радикулярная киста — внутриротовая рентгенограмма
Ортопантомограмма — метод достаточно хорош для скрининга, но не идеален для подтверждения кистозных образований.
Взвесив все за и против, нам станет понятно, что интерпретация ОПТГ может привести в некоторых случаях к ложноотрицательному результату: [14]
- метод дает геометрические искажения по причине невозможности при вращении трубки в точности повторить контур челюсти пациента;
- невозможность обеспечить одинаковый коэффициент увеличения;
- даже незначительные смещения челюсти приводят к смещению фокусного пятна, в результате панорамный снимок будет сжат или растянут (при смещении вперед — сжатие, при смещении назад — растягивание);
- из-за различия в плотности тканей, оказавшихся на пути рентгеновского луча, более плотная ткань (кортикальная или небная) накладывается на структуру менее плотной губчатой кости, в итоге получается двухмерный снимок — плоское суммационное изображение объекта. [15]
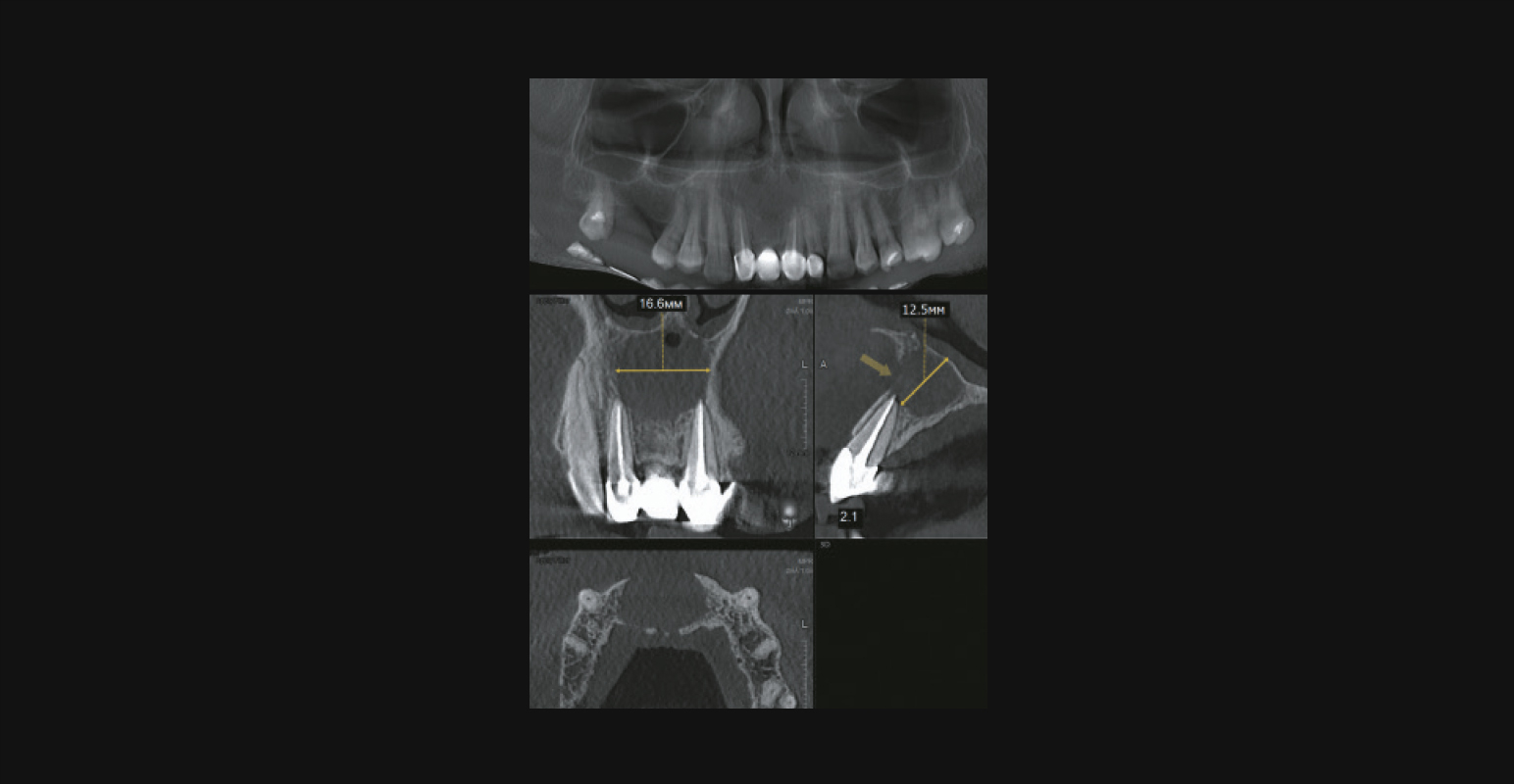
Радикулярная киста на КЛКТ
Мультиспиральная компьютерная томография — метод вполне актуален для диагностики кист челюстей, но есть некоторые особенности метода, не позволяющие выделить его в лидеры: [12]
- доза облучения значительно выше при МСКТ (не менее 400 мкЗв), чем при КЛКТ (50 мкЗв); [17]
- самый качественный спиральный томограф позволяет выдать шаг только 0,5 мм в сравнении с КЛКТ, которая позволяет производить срезы с шагом от 0,125 мм;
- положение пациента — только лежа и невозможность проводить исследования пациентам, страдающим клаустрофобией, в то время как при КЛКТ положение пациента стоя или сидя позволяет зафиксировать положение мыщелка приближенно к естественному при исследовании височно-нижнечелюстного сустава. Открытое пространственное положение лучше переносится пациентами;
- длительное время проведения процедуры, в то время как длительность сканирования при КЛКТ составляет 14 секунд;
- полученные изображения при МСКТ у пациентов с большим количеством высокоплотных конструкций не позволяют снизить количество артефактов;
- при одинаковых параметрах на трубке качество изображения на КЛКТ будет заметно превосходить качество изображения на МСКТ. [13]
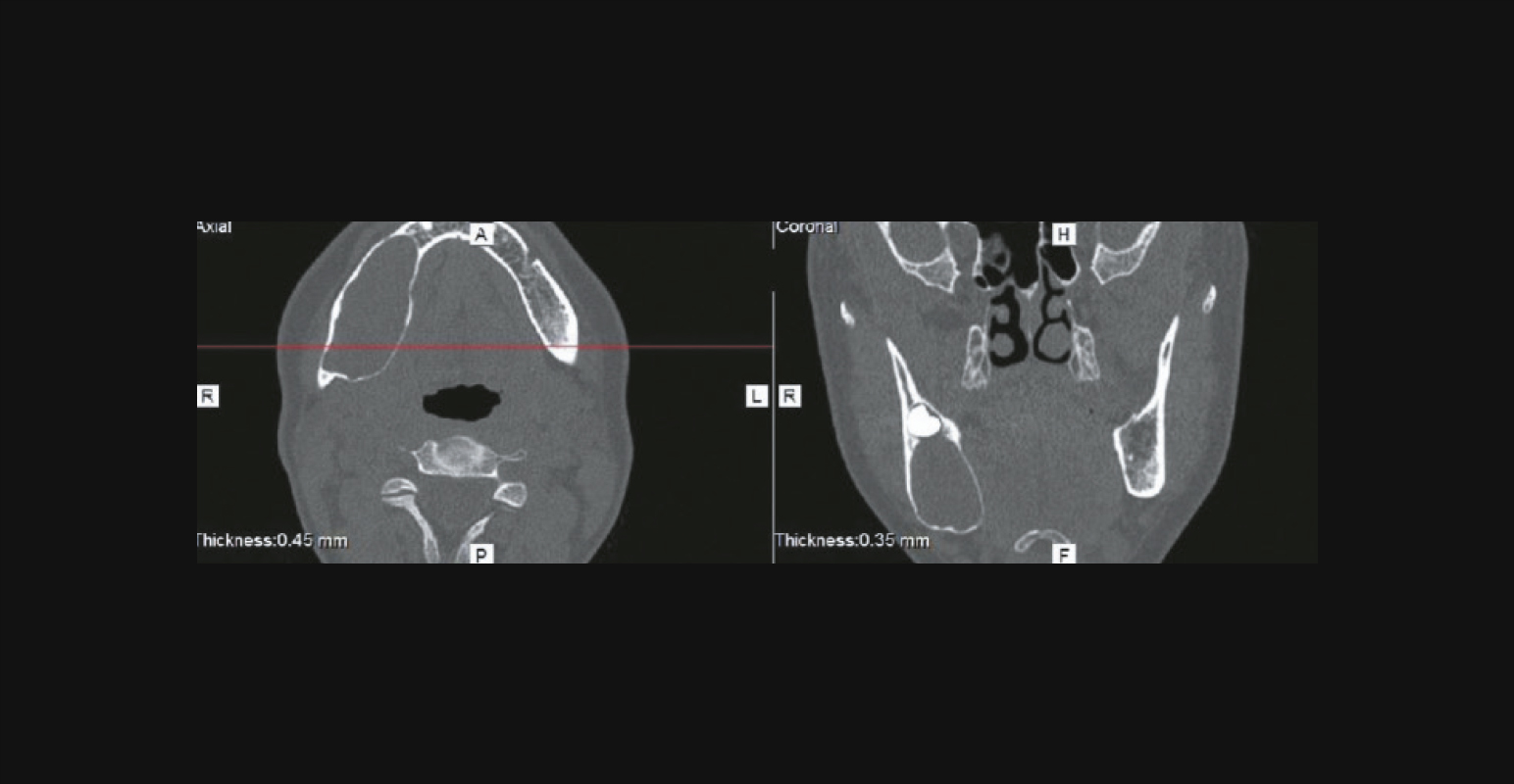
Аневризмальная киста на МСКТ
Локализация кист:
- киста резцового канала;
- дефект Стафне;
- резидуальная киста;
- фолликулярная киста;
- кератокиста;
- инфицированная радикулярная киста;
- простая костная киста;
- периодонтальная киста;
- радикулярная киста. [29]
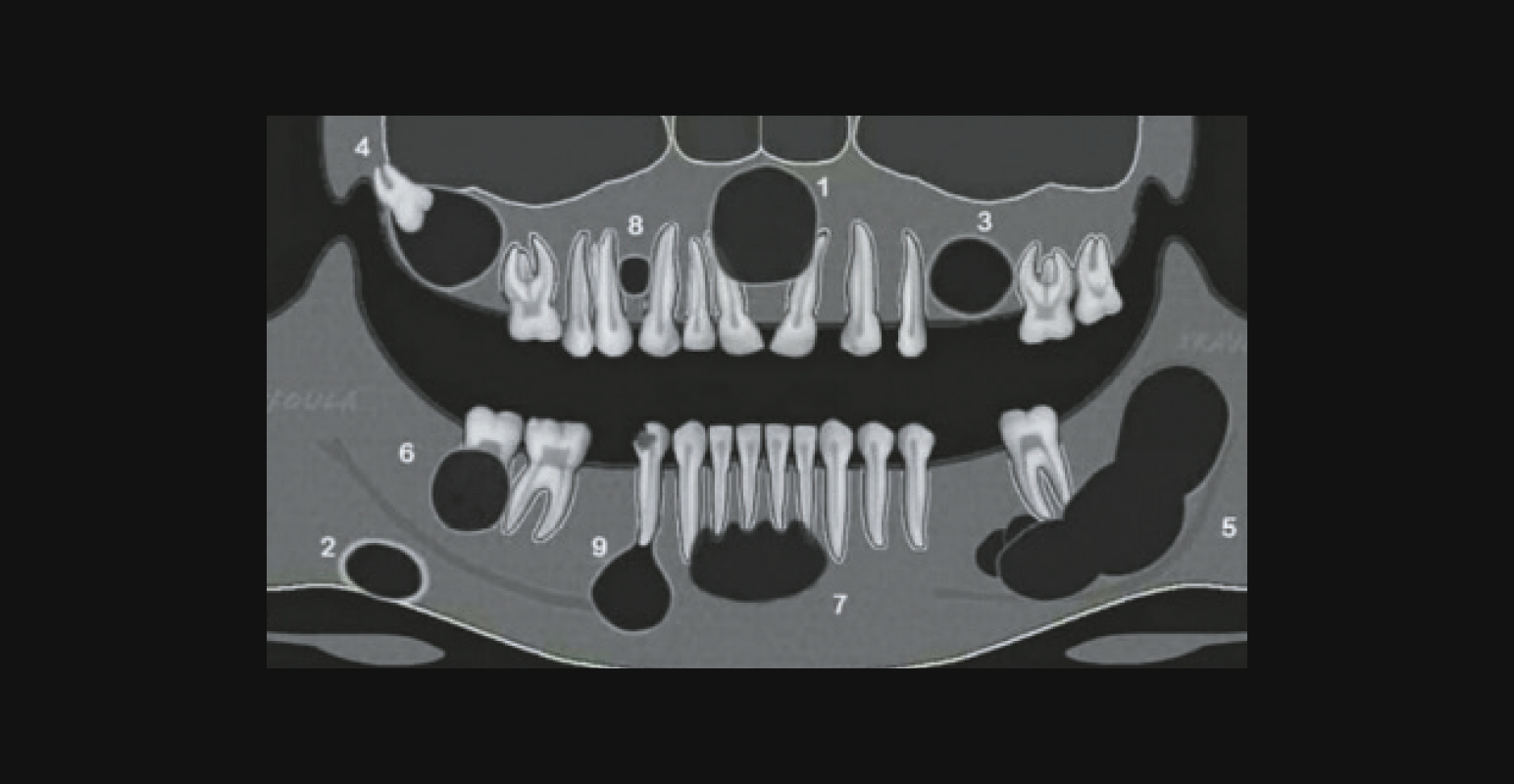
Схематическое изображение локализации разных нозологических форм кист
1. киста резцового канала;
2. дефект Стафне;
3. резидуальная киста;
4. фолликулярная киста;
5. кератокиста;
6. инфицированная радикулярная киста;
7. простая костная киста;
8. периодонтальная киста;
9. радикулярная киста.
2. дефект Стафне;
3. резидуальная киста;
4. фолликулярная киста;
5. кератокиста;
6. инфицированная радикулярная киста;
7. простая костная киста;
8. периодонтальная киста;
9. радикулярная киста.
Симптомокомплекс, характерный для подавляющего большинства кист челюстей:
Классификация кист челюстей:
Эпителиальные
Одонтогенные — 80% от всех кистозных поражений:
Неодонтогенные — 19% от всех кистозных поражений:
Неэпителиальные (1% от всех кистозных поражений):
Характер изменений в зависимости от локализации кистозного образования (вне зависимости от гистологического происхождения):
- разрушенный и измененный в цвете причинный зуб, из канала которого выделяется желтоватая жидкость;
- перкуссия причинного зуба безболезненная (иногда может быть неприятной);
- симптом дивергенции (расхождения) корней и конвергенции (сближения) коронок зубов;
- симптом Рунге - Дюпюитрена (пергаментный хруст);
- симптом Ю. И. Бернадского (пружинистость стенки);
- симптом эластического напряжения;
- симптом флюктуации (в местах полного рассасывания костной ткани) и деформации лица;
- при нагноении — интоксикация, реактивный лимфаденит, свищи;
- при локализации в области верхних фронтальных зубов возможно образование валика Гербера — пальпируется в области носовых ходов;
- симптом Венсена — при локализации возле сосудисто-нервного пучка (боль и парастезия) [29].
Классификация кист челюстей:
Эпителиальные
Одонтогенные — 80% от всех кистозных поражений:
- радикулярная — 80% от всех одонтогенных кист;
- резидуальная — 30% от всех радикулярных кист;
- фолликулярная — 20% от всех одонтогенных кист;
- периодонтальная — 2% от всех одонтогенных кист;
- кератокиста — 1% от всех одонтогенных кист.
Неодонтогенные — 19% от всех кистозных поражений:
- киста резцового канала — 1% от всех кистозных поражений;
- глобуломаксиллярная — 0,5%от всех кистозных поражений.
Неэпителиальные (1% от всех кистозных поражений):
- аневризмальная — 4% от всех кистозных поражений;
- травматическая (геморрагическая) — 11% от всех кистозных поражений. [20]
Характер изменений в зависимости от локализации кистозного образования (вне зависимости от гистологического происхождения):
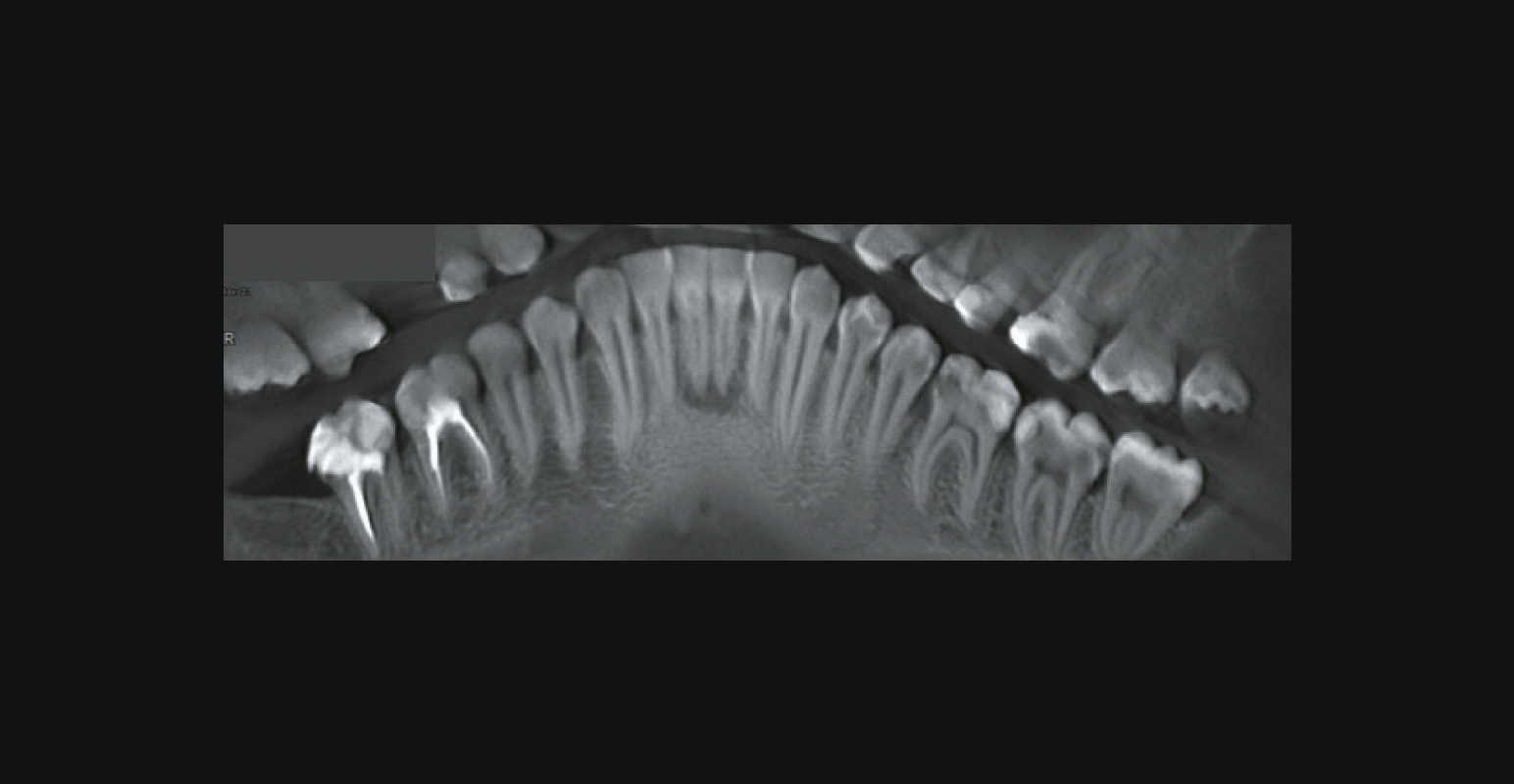
- Моляры верхней челюсти: кисты склонны расти в область верхнечелюстного синуса, ремоделируя, истончая и нарушая целостность кортикальной пластинки дна верхнечелюстного синуса.
- Премоляры верхней челюсти: кисты деформируют, истончают и разрушают вестибулярную стенку альвеолярного отростка.
Радикулярная киста на КЛКТ
- Верхние боковые резцы: кисты разрушают кортикальный слой по небной поверхности.
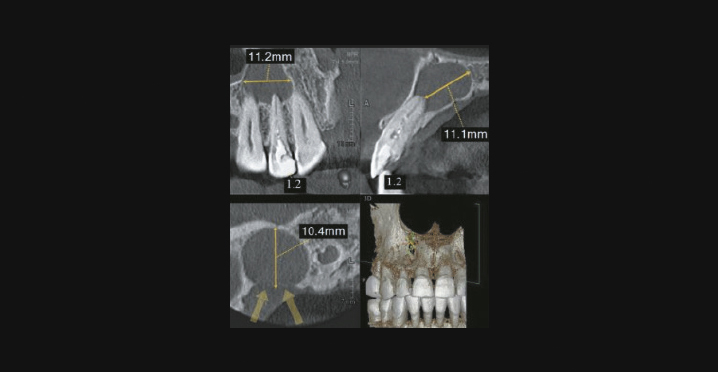
Радикулярная киста на КЛКТ
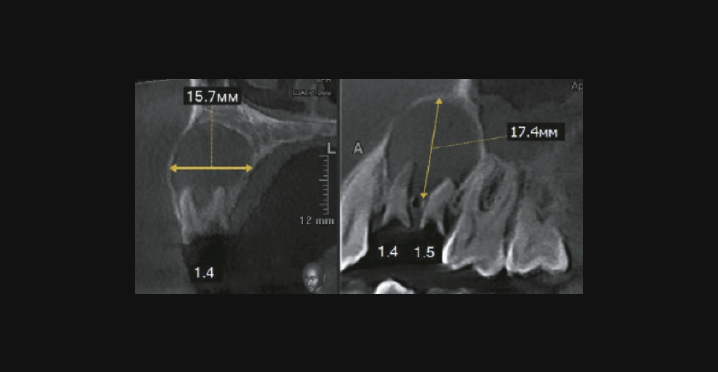
- Фронтальная группа зубов верхней челюсти: кисты распространяются равномерно краниокаудально, вестибулоорально и мезиодистально таким образом, что зачастую корень причинного зуба мы наблюдаем в эпицентре образования. При больших размерах образования (более 15 мм в диаметре) нарушается целостность кортикальной пластинки дна полости носа, вестибулярной и оральной поверхности альвеолярного отростка.

Радикулярная киста на КЛКТ
- Фронтальная группа зубов и премоляры нижней челюсти: кисты увеличиваются в вестибулярном направлении, так как здесь нет большого сопротивления наружного коркового слоя кости челюсти.
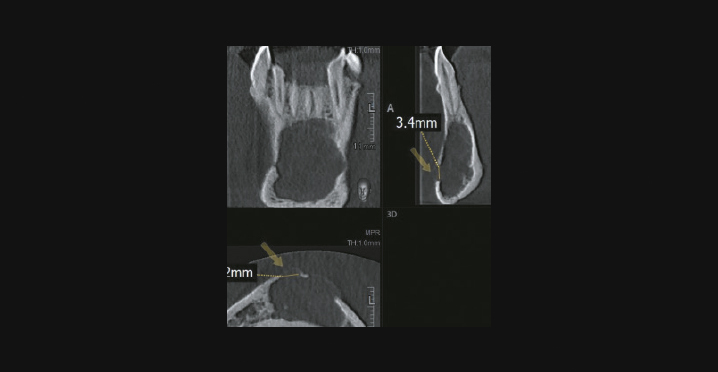
Простая костная киста на КЛКТ
- Моляры нижней челюсти: кисты ведут себя по-разному, одни кисты, увеличиваясь в объемах, веретенообразно раздувают кость, другие распространяются до кортикальных пластинок, не вызывая резорбции [18].
- Область нижнечелюстного канала: киста, равномерно разрастаясь кпереди и кзади, сдавливая и атрофируя губчатое вещество, может срастаться с сосудисто-нервным пучком
[19].
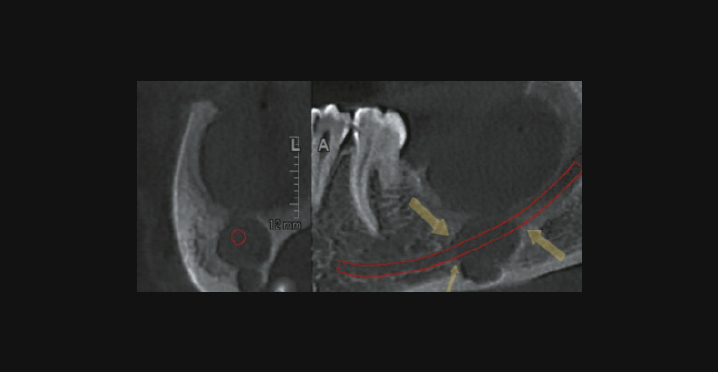
Кератокиста на КЛКТ
Характер изменений в зависимости от гистологического происхождения.
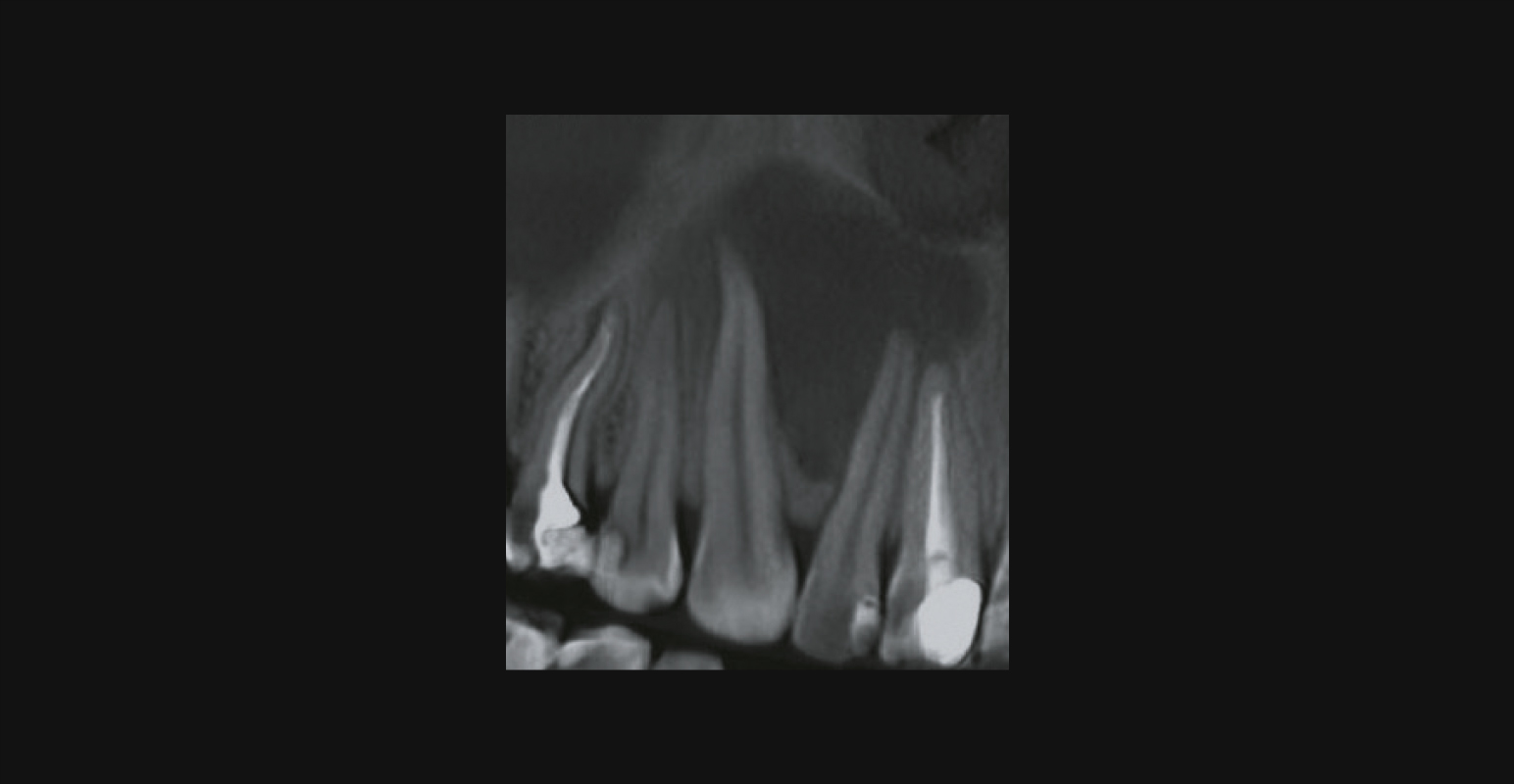
Радикулярная киста представляет собой наиболее частую картину исхода хронического периодонтита. В амбулаторно-поликлинической практике хирургической стоматологии радикулярные кисты составляют 78−96% от всего количества кист и 7−12% от общего числа заболеваний челюстей [31].
Радикулярная киста представляет собой наиболее частую картину исхода хронического периодонтита. В амбулаторно-поликлинической практике хирургической стоматологии радикулярные кисты составляют 78−96% от всего количества кист и 7−12% от общего числа заболеваний челюстей [31].
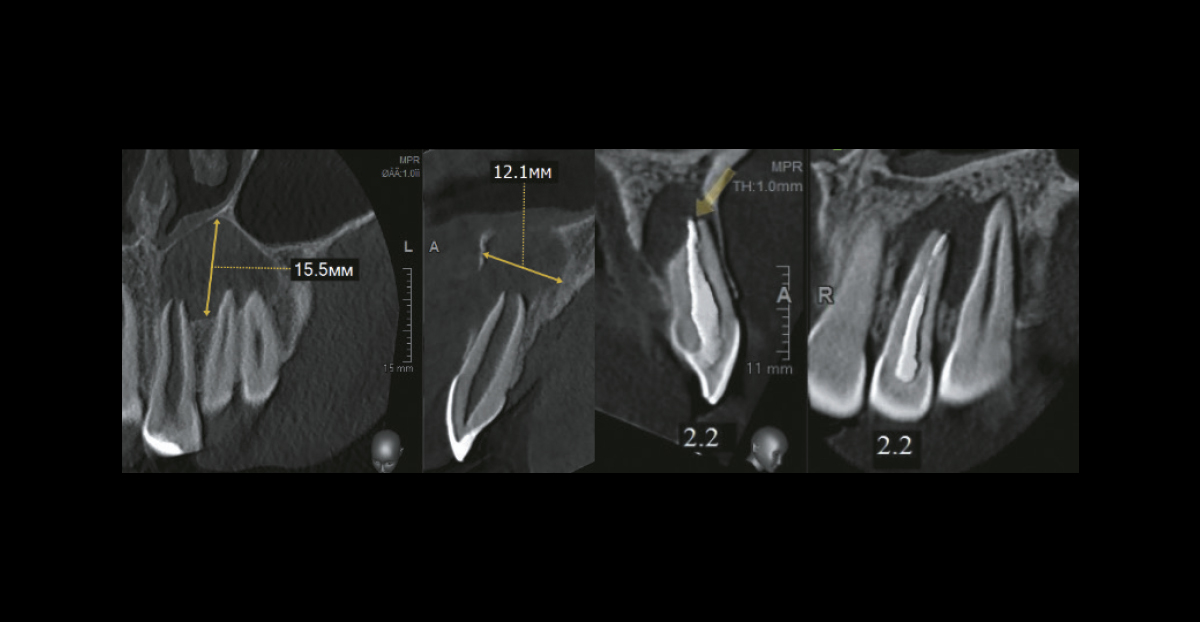
Радикулярная киста на КЛКТ (наблюдение Е. В. Лешёткина)
Рентгенологические критерии радикулярной кисты:
- локализация: любой зуб;
- очаг деструкции: в области верхушек корней зубов;
- форма: округлая (овальная);
- размеры: вариабельны и зависят от сроков существования;
- структура: однородная;
- контуры: ровные, четкие;
- склеротический ободок: присутствует;
- вовлечение витальных корней зубов: присутствует;
- дивергенция корней: присутствует;
- нарушение целостности кортикальной пластинки: присутствует в разной степени и зависит от локализации и размеров кисты;
- резорбция корня причинного зуба: присутствует при нагноении кисты;
- особенности: наличие эндодонтически леченного зуба свидетельствует в пользу радикулярной кисты.
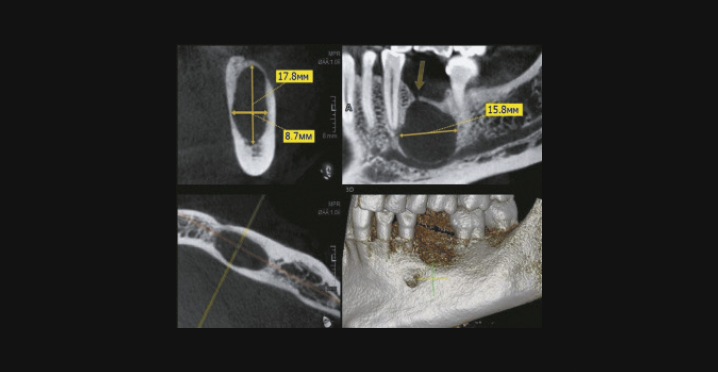
Резидуальная киста на КЛКТ (наблюдение Ю. С. Плясковой)
Рентгенологические критерии резидуальной кисты:
- локализация: любой зуб;
- очаг деструкции: в области отсутствующего зуба [30];
- склеротический ободок: присутствует;
- форма: округлая (овальная);
- размеры: вариабельны и зависят от сроков существования;
- структура: однородная;
- контуры: ровные, четкие;
- вовлечение витальных корней зубов: присутствует;
- дивергенция корней: присутствует;
- нарушение целостности кортикальной пластинки: присутствует в разной степени и зависит от локализации и размеров кисты;
- особенности: причинный зуб отсутствует [9], [22].
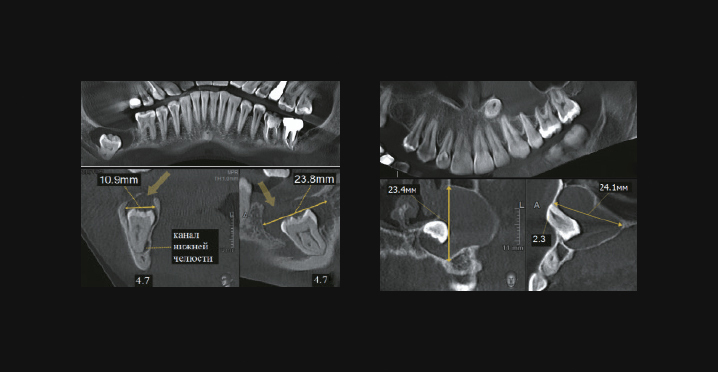
Фолликулярная киста на КЛКТ (наблюдение А. П. Федосейкина)
Рентгенологические критерии фолликулярной кисты:
- локализация: чаще третий моляр нижней челюсти (67%) и клык верхней челюсти (17%) [5], [10];
- очаг деструкции: в области коронковой части ретенированного зуба [23];
- форма: округлая (овальная);
- размеры: вариабельны и зависят от сроков существования;
- структура: однородная;
- контуры: ровные, четкие;
- склеротический ободок: присутствует;
- вовлечение соседних зубов: отсутствует;
- дивергенция корней: присутствует;
- нарушение целостности кортикальной пластинки: присутствует в разной степени и зависит от локализации и размеров кисты [7];
- резорбция корня причинного зуба: отсутствует;
- особенности: причинный зуб ретенирован, расстояние от коронковой части зуба до стенки фолликулярного мешка превышает 3,0 мм.
Рентгенологические критерии кисты прорезывания:
- локализация: чаще передние центральные резцы;
- чаг деструкции: в области коронковой части частично ретенированного зуба;
- форма: округлая;
- размеры: около 15 мм;
- структура: однородная;
- контуры: ровные, четкие;
- склеротический ободок: присутствует, но прерывается в области режущего края;
- вовлечение корней зубов: отсутствует;
- дивергенция корней: отсутствует;
- нарушение целостности кортикальной пластинки: отсутствует;
- резорбция причинного зуба: отсутствует;
- особенности: при рентгенологическом исследовании достаточно трудным является определение кистозной полости, так как киста и зуб находятся частично в мягких тканях альвеолярного гребня, что отличает кисту прорезывания от фолликулярной.
Рентгенологические критерии периодонтальной кисты:
- локализация: чаще премоляры;
- очаг деструкции: на уровне средней трети корня по боковой поверхности, имеющий связь с периодонтом причинного витального зуба;
- форма: округлая (овальная);
- размеры: не более 1,0 см;
- структура: однородная;
- контуры: ровные, четкие;
- склеротический ободок: присутствует;
- вовлечение непричинных корней зубов: отсутствует;
- дивергенция корней: отсутствует;
- нарушение целостности кортикальной пластинки: отсутствует;
- резорбция корня причинного зуба: отсутствует;
- особенности: причинный зуб — витальный.
Рентгенологические критерии кератокисты:
- локализация: угол нижней челюсти, премоляры нижней челюсти;
- очаг деструкции: представлен одной или несколькими камерами;
- форма: неправильная;
- размеры: достигают больших цифр;
- структура: неоднородная за счет кератинизированных масс;
- контуры: вариабельны;
- склеротический ободок: присутствует;
- вовлечение непричинных корней зубов: присутствует;
- дивергенция корней: присутствует;
- нарушение целостности кортикальной пластинки: присутствует;
- резорбция корня причинного зуба: присутствует при нагноении кисты;
- особенность: имеет склонность к малигнизации [24].
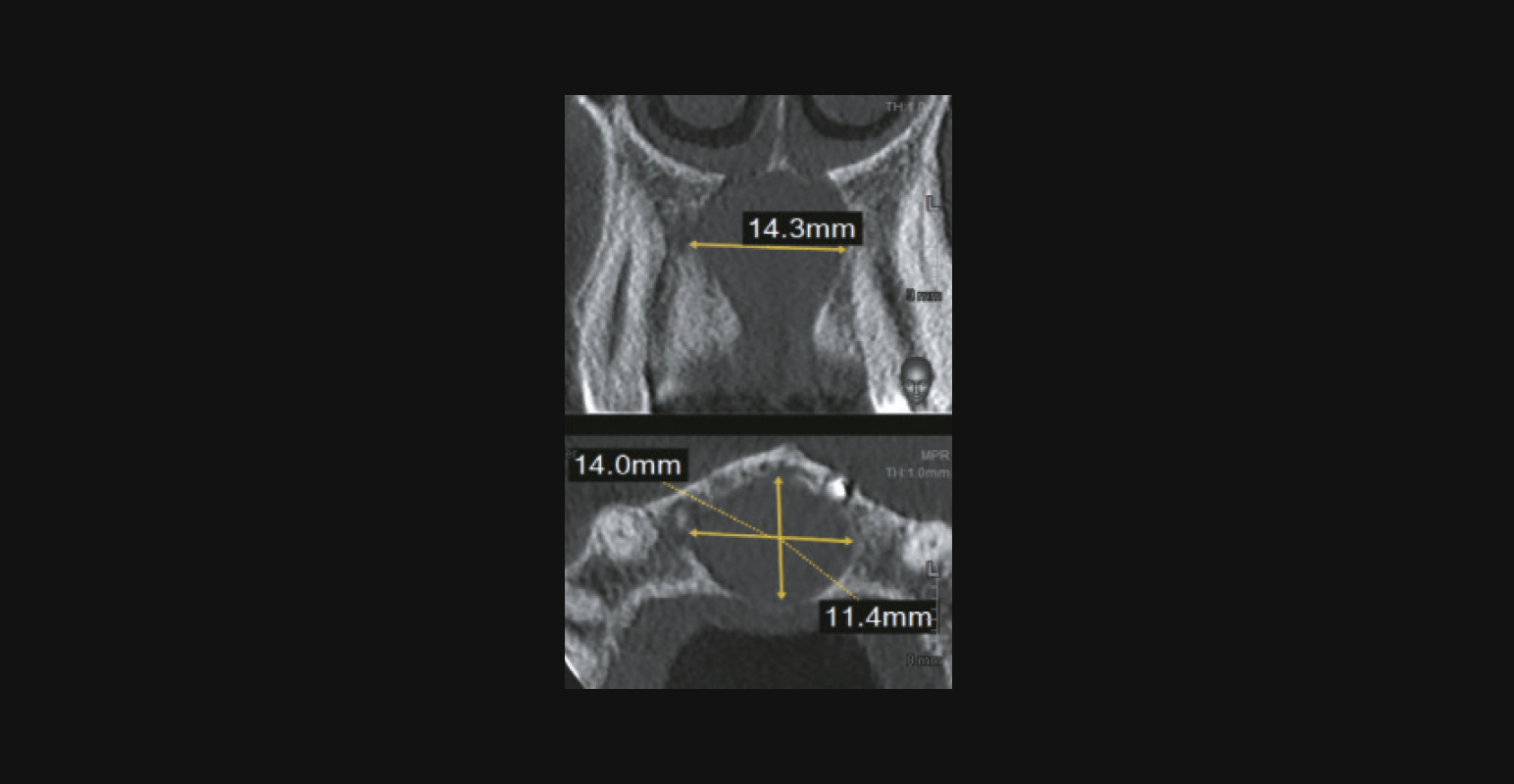
Киста резцового канала на КЛКТ
Рентгенологические критерии кисты резцового канала [27]:
- локализация: область резцового канала;
- очаг деструкции: во фронтальной области альвеолярного отростка;
- форма: напоминающая сердце или округлая;
- размеры: достигают больших цифр;
- структура: однородная;
- контуры: ровные, четкие;
- склеротический ободок: отсутствует;
- вовлечение корней зубов: отсутствует;
- дивергенция корней: присутствует;
- нарушение целостности кортикальной пластинки: присутствует и зависит от размеров кисты;
- особенности: не имеет связи с зубом.
Глобуло-максиллярная киста на КЛКТ (наблюдение Ю. С. Плясковой)
Рентгенологические критерии глобуло-максиллярной кисты [2]:
- локализация: между боковым резцом и клыком;
- очаг деструкции: вовлекает корни витальных зубов;
- форма: округлая (овальная);
- размеры: вариабельны;
- структура: однородная;
- контуры: ровные, четкие;
- склеротический ободок: отсутствует;
- дивергенция корней: присутствует;
- ремоделирование и нарушение целостности кортикальной пластинки: присутствует и зависит от размеров кисты;
- особенности: периодонтальное пространство резца и клыка сохранено.
Травматическая киста
Рентгенологические критерии травматической кисты:
- локализация: фронтальная группа зубов верхней и нижней челюсти;
- очаг остеолизиса, напоминающий островок;
- склеротический ободок: отсутствует;
- форма: неправильная:
- размеры: зависят от количества вовлеченных корней зубов;
- структура: однородная;
- контуры: неровные, нечеткие;
- вовлечение непричинных корней зубов: отсутствует;
- дивергенция корней: отсутствует;
- ремоделирование и нарушение целостности кортикальной пластинки: отсутствует;
- резорбция корня причинного зуба: отсутствует;
- особенности: в полость кисты обращены корни витальных зубов.
Аневризмальная костная киста на МСКТ
Рентгенологические критерии аневризмальной кисты:
- локализация: нижняя челюсть;
- очаг деструкции приобретает вид мыльной пены при наличии множества костных перегородок;
- форма: веретенообразная;
- размеры: вариабельны;
- структура: однородная;
- контуры: ровные, четкие;
- склеротический ободок: присутствует;
- вовлечение корней зубов: присутствует;
- дивергенция корней: присутствует;
- ремоделирование и нарушение целостности кортикальной пластинки: присутствует;
- резорбция корня причинного зуба: отсутствует;
- особенности: термин «аневризмальная», по Н. L. Jaffe, характеризует внешний вид кости (веретенообразная раздутость в области поражения) и не предполагает наличия аневризмы как таковой.
Простая костная киста на КЛКТ
Рентгенологические критерии простой костной кисты:
- локализация: костная ткань верхней и нижней челюсти;
- очаг деструкции не связан с зубом;
- форма: округлая;
- размеры: вариабельны;
- структура: однородная;
- контуры: ровные, четкие;
- склеротический ободок: присутствует;
- вовлечение корней зубов: отсутствует;
- дивергенция корней: отсутствует;
- нарушение целостности кортикальной пластинки: отсутствует;
- особенности: зачастую является случайной рентгенологической находкой.

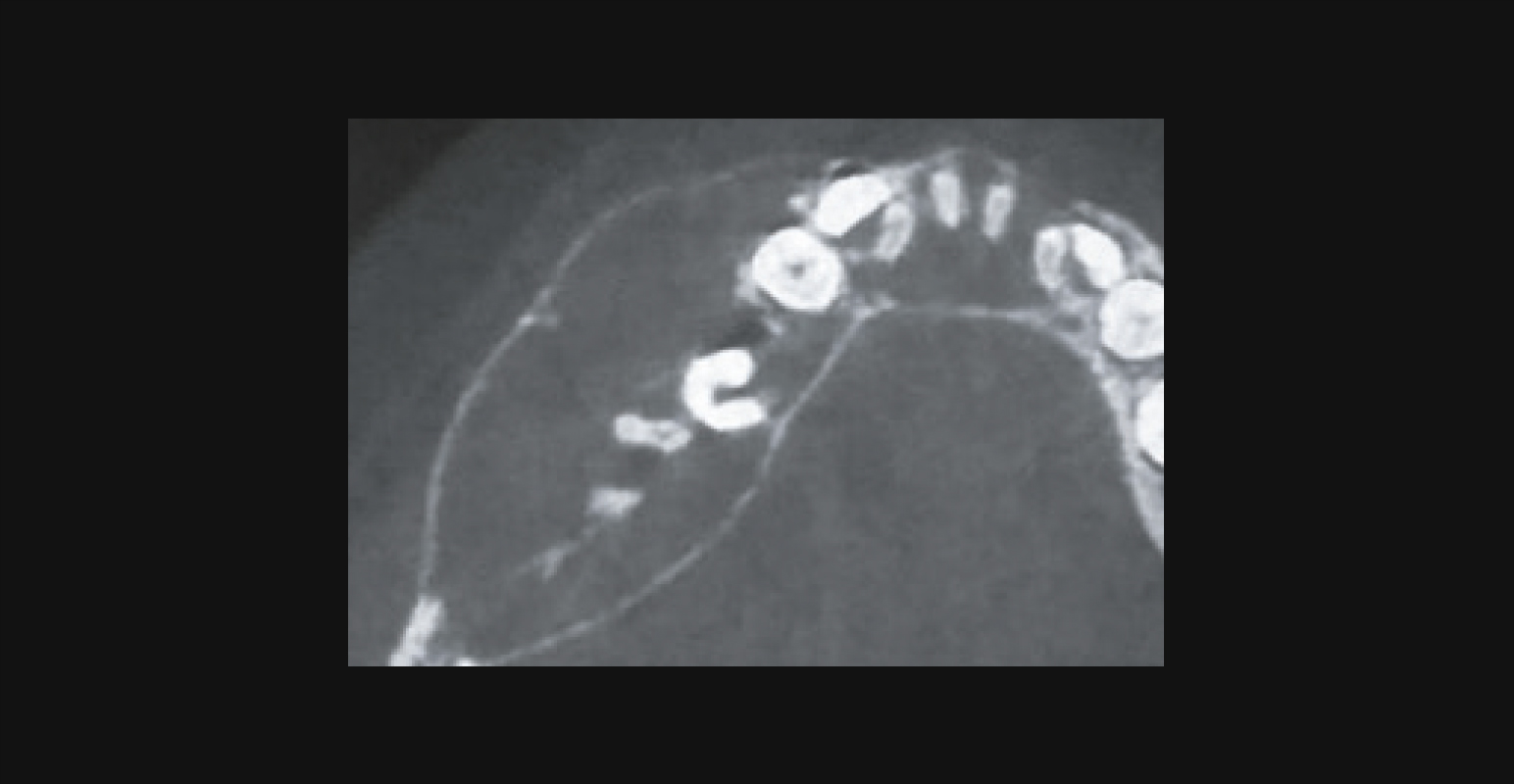
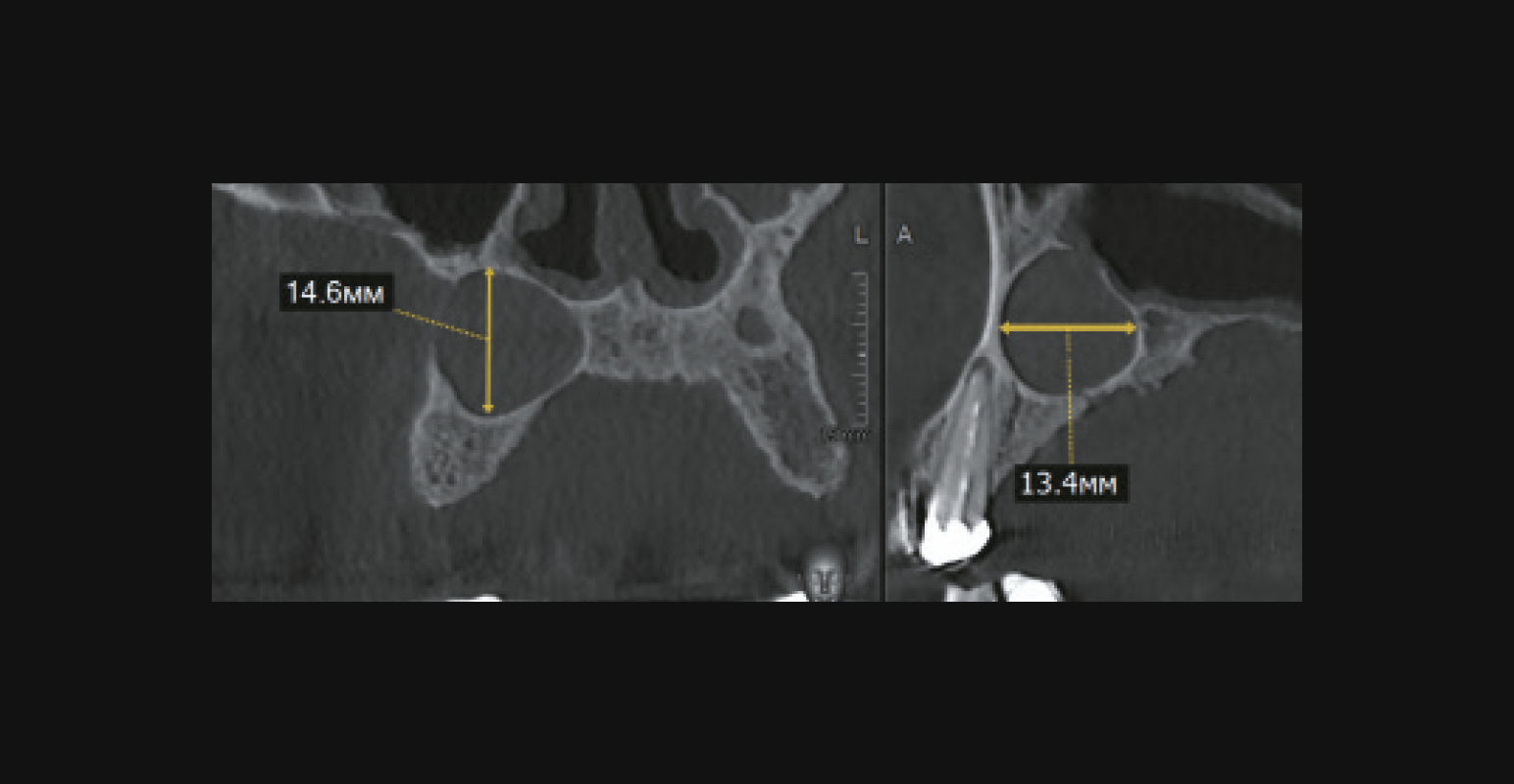
Дефект Стафне на КЛКТ (наблюдение В. В. Киприной)
На сегодняшний день метод КЛКТ доказал свою эффективность при диагностике кистозных образований челюстей. Высокая разрешающая способность и низкая лучевая нагрузка позволяют использовать этот метод у всех групп населения. Точная локализация и размеры образования, получаемые на КЛКТ, определяют дальнейшую тактику обследования и лечения пациента, выбор метода оперативного вмешательства, объем, а также оптимальный оперативный доступ и динамический анализ после оперативного вмешательства [6].
Если учитывать особенности некоторых нозологических форм кистозных образований, становится очевидно, что более раннее выявление образований способствует предотвращению осложнений.
По данным многих авторов, ко всем кистоподобным образованиям следует относиться настороженно вследствие неизвестности их гистологической принадлежности [16]. Опасность кист челюстей состоит еще и в том, что они зачастую не вызывают явной болевой симптоматики и пациент обращается к стоматологу, обнаружив деформацию челюстей, выпячивание костной ткани в виде валика или же, наоборот, участок вдавления. Именно поэтому для выявления участков литической деструкции при посещении стоматолога целесообразно проведение КЛКТ обеих челюстей. Крайне важна интерпретация компьютерной томографии врачом-рентгенологом для достоверной оценки и верификации процесса.
Если учитывать особенности некоторых нозологических форм кистозных образований, становится очевидно, что более раннее выявление образований способствует предотвращению осложнений.
По данным многих авторов, ко всем кистоподобным образованиям следует относиться настороженно вследствие неизвестности их гистологической принадлежности [16]. Опасность кист челюстей состоит еще и в том, что они зачастую не вызывают явной болевой симптоматики и пациент обращается к стоматологу, обнаружив деформацию челюстей, выпячивание костной ткани в виде валика или же, наоборот, участок вдавления. Именно поэтому для выявления участков литической деструкции при посещении стоматолога целесообразно проведение КЛКТ обеих челюстей. Крайне важна интерпретация компьютерной томографии врачом-рентгенологом для достоверной оценки и верификации процесса.
Литература:
1. Коротких Н. Г. Комплексная профилактика деформаций альвеолярного отростка после удаления зубов // Стоматология. — No 1. — 2004.
2. A. Prof Frank Gaillard et al. Periapical cyst. Radiopedia.org.
3. Ahmad M., Jenny J., Downie M. Application of cone beam computed tomography in oral and maxillofacial surgery. Australian Dental Journal. 2012;57:82–94.
4. Avelar R. L., Antunes A. A., Carvalho R. W. F., Bezerra P. G. C. F., Oliveira Neto P. J., Andrade E. S. S. Odontogenic cysts: a clinicopathological study of 507 cases. Journal of Oral Science. 2009;51(4):581–586.
5. Benn A., Altini M. Dentigerous cysts of inflammatory origin: a clinicopathologic study. Oral Surgery, Oral Medicine, Oral Pathology, Oral Radiology, and Endodontics. 1996;81(2):203–209.
6. Carvalho I. K. F., Luna A. H. B. Spontaneous eruption of premolar associated with a dentigerous cyst. Case Reports in Dentistry. 2016;2016:5.
7. Chander VV, Koduri S, Basoya S, Arya L. Radicular cyst of maxillary primary tooth: report of two cases. J Oral Res Rev. 2014;6:61–64.
8. Cohenca N., Simon J. H., Roges R., Morag Y., Malfaz J. M. Clinical indications for digital imaging in dento-alveolar trauma. Part 1: traumatic injuries. Dental Traumatology. 2007;23(2):95–104.
9. Dunfee BL, Sakai O, Pistey R, Gohel A. Radiologic and pathologic characteristics of benign and malignant lesions of the mandible. Radiographics: a review publication of the Radiological Society of North America, Inc. 26 (6): 1751–68.
10. Elango I, Baweja DK, Noorani H, Shivaprakash PK. Radicu-lar cysts associated with deciduous molar following pulp therapy: a case report. Dent Res J. 2008;5:95–98.
11. Hill FJ. Cystic lesions associated with deciduous teeth. Proc Br Paedod Soc. 1987;8:9–12.
12. Horner K. Cone-beam computed tomography for oral surgical applications: where is the evidence? Oral Surgery. 2013;6(3):112–128.
1. Коротких Н. Г. Комплексная профилактика деформаций альвеолярного отростка после удаления зубов // Стоматология. — No 1. — 2004.
2. A. Prof Frank Gaillard et al. Periapical cyst. Radiopedia.org.
3. Ahmad M., Jenny J., Downie M. Application of cone beam computed tomography in oral and maxillofacial surgery. Australian Dental Journal. 2012;57:82–94.
4. Avelar R. L., Antunes A. A., Carvalho R. W. F., Bezerra P. G. C. F., Oliveira Neto P. J., Andrade E. S. S. Odontogenic cysts: a clinicopathological study of 507 cases. Journal of Oral Science. 2009;51(4):581–586.
5. Benn A., Altini M. Dentigerous cysts of inflammatory origin: a clinicopathologic study. Oral Surgery, Oral Medicine, Oral Pathology, Oral Radiology, and Endodontics. 1996;81(2):203–209.
6. Carvalho I. K. F., Luna A. H. B. Spontaneous eruption of premolar associated with a dentigerous cyst. Case Reports in Dentistry. 2016;2016:5.
7. Chander VV, Koduri S, Basoya S, Arya L. Radicular cyst of maxillary primary tooth: report of two cases. J Oral Res Rev. 2014;6:61–64.
8. Cohenca N., Simon J. H., Roges R., Morag Y., Malfaz J. M. Clinical indications for digital imaging in dento-alveolar trauma. Part 1: traumatic injuries. Dental Traumatology. 2007;23(2):95–104.
9. Dunfee BL, Sakai O, Pistey R, Gohel A. Radiologic and pathologic characteristics of benign and malignant lesions of the mandible. Radiographics: a review publication of the Radiological Society of North America, Inc. 26 (6): 1751–68.
10. Elango I, Baweja DK, Noorani H, Shivaprakash PK. Radicu-lar cysts associated with deciduous molar following pulp therapy: a case report. Dent Res J. 2008;5:95–98.
11. Hill FJ. Cystic lesions associated with deciduous teeth. Proc Br Paedod Soc. 1987;8:9–12.
12. Horner K. Cone-beam computed tomography for oral surgical applications: where is the evidence? Oral Surgery. 2013;6(3):112–128.
10. Elango I, Baweja DK, Noorani H, Shivaprakash PK. Radicu-lar cysts associated with deciduous molar following pulp therapy: a case report. Dent Res J. 2008;5:95–98.
11. Hill FJ. Cystic lesions associated with deciduous teeth. Proc Br Paedod Soc. 1987;8:9–12.
12. Horner K. Cone-beam computed tomography for oral surgical applications: where is the evidence? Oral Surgery. 2013;6(3):112–128.
13. Jing G, Jing S. Comparison between cone beam computed tomography and periapical radiography in the diagnosis of periapical disease. Hua Xi Kou Qiang Yi Xue Za Zhi. 2015 Apr;33(2):209–213.
14. Junqueira R. B., Verner F. S., Vilela E. M., Devito K. L., Chaves M. G. A. M., Carmo A. M. R. Tomografia computadorizada de feixe cônico como instrumento complementar de diagnóstico e planejamento cirúrgico de cisto radicular: relato de um caso clínico. Revista de Odontologia da UNESP. 2011;40(6):338–343.
15. Lima R. K. P., Faria-Júnior N. B., Guerreiro- Tanomaru J. M., Tanomaru-Filho M. Diagnosis and planning in apical surgery: use of conebeam tomography. South Brazilian Dentistry Journal. 2010;7(4):474–480.
16. Lin L. M., Ricucci D., Lin J., Rosenberg P. A. Nonsurgical root canal therapy of large cyst-like inflammatory periapical lesions and inflammatory apical cysts. Journal of Endodontics. 2009;35(5):607–615.
17. Ludlow J. B., Davies-Ludlow L. E., Brooks S. L., Howerton W. B. Dosimetry of 3 CBCT devices for oral and maxillofacial radiology: CB Mercuray, NewTom 3G and i-CAT. Dentomaxillofacial Radiology. 2006;35(4):219–226.
18. McCrea S. Adjacent dentigerous cysts with the ectopic displacement of a third mandibular molar and supernumerary (forth) molar: a rare occurrence. Oral Surgery, Oral Medicine, Oral Pathology, Oral Radiology and Endodontology. 2009;107(6):e15–e20. doi: 10.1016/j. tripleo.2009.02.002.
19. McCrea S. Adjacent dentigerous cysts with the ectopic displacement of a third mandibular molar and supernumerary (forth) molar: a rare occurrence. Oral Surgery, Oral Medicine, Oral Pathology, Oral Radiology and Endodontology. 2009;107(6):e15–e20.
20. Minami M., Kaneda T., Ozawa K., et al. Cystic lesions of the maxillomandibular region: MR imaging distinction of odontogenic keratocysts and ameloblastomas from other cysts. American Journal of Roentgenology. 1996;166(4):943–949.
11. Hill FJ. Cystic lesions associated with deciduous teeth. Proc Br Paedod Soc. 1987;8:9–12.
12. Horner K. Cone-beam computed tomography for oral surgical applications: where is the evidence? Oral Surgery. 2013;6(3):112–128.
13. Jing G, Jing S. Comparison between cone beam computed tomography and periapical radiography in the diagnosis of periapical disease. Hua Xi Kou Qiang Yi Xue Za Zhi. 2015 Apr;33(2):209–213.
14. Junqueira R. B., Verner F. S., Vilela E. M., Devito K. L., Chaves M. G. A. M., Carmo A. M. R. Tomografia computadorizada de feixe cônico como instrumento complementar de diagnóstico e planejamento cirúrgico de cisto radicular: relato de um caso clínico. Revista de Odontologia da UNESP. 2011;40(6):338–343.
15. Lima R. K. P., Faria-Júnior N. B., Guerreiro- Tanomaru J. M., Tanomaru-Filho M. Diagnosis and planning in apical surgery: use of conebeam tomography. South Brazilian Dentistry Journal. 2010;7(4):474–480.
16. Lin L. M., Ricucci D., Lin J., Rosenberg P. A. Nonsurgical root canal therapy of large cyst-like inflammatory periapical lesions and inflammatory apical cysts. Journal of Endodontics. 2009;35(5):607–615.
17. Ludlow J. B., Davies-Ludlow L. E., Brooks S. L., Howerton W. B. Dosimetry of 3 CBCT devices for oral and maxillofacial radiology: CB Mercuray, NewTom 3G and i-CAT. Dentomaxillofacial Radiology. 2006;35(4):219–226.
18. McCrea S. Adjacent dentigerous cysts with the ectopic displacement of a third mandibular molar and supernumerary (forth) molar: a rare occurrence. Oral Surgery, Oral Medicine, Oral Pathology, Oral Radiology and Endodontology. 2009;107(6):e15–e20. doi: 10.1016/j. tripleo.2009.02.002.
19. McCrea S. Adjacent dentigerous cysts with the ectopic displacement of a third mandibular molar and supernumerary (forth) molar: a rare occurrence. Oral Surgery, Oral Medicine, Oral Pathology, Oral Radiology and Endodontology. 2009;107(6):e15–e20.
20. Minami M., Kaneda T., Ozawa K., et al. Cystic lesions of the maxillomandibular region: MR imaging distinction of odontogenic keratocysts and ameloblastomas from other cysts. American Journal of Roentgenology. 1996;166(4):943–949.
21. Murphey MD, Andrews CL, Flemming DJ et-al. From the archives of the AFIP. Primary tumors of the spine: radiologic pathologic correlation. Radiographics (abstract) 1996; 16 (5): 1131–58.
22. Narsapur SA, Chinnanavar SN, Choudhari SA. Radicular cyst associated with deciduous molar: a report of a case with an unusual radiographic presentation. Indian J Dent Res. 2012 Jul-Aug;23(4):550–553.
23. Neville W., Damm D. D., Allen C. M., Bouquot J. E. Patologia Oral & Maxilofacial. 2nd. Rio de Janeiro, Brazil: Editora Guanabara Koogan S/A; 2008.
24. Pasler FA, Visser H. Pocket Atlas of Dental Radiology. Thieme Medical Pub. (2007).
25. Regezi J. A., Sciubba J. J., Jordan R. C. K. Oral Pathology: Clinical Pathologic Correlations. 4nd. Philadelphia, Pa, USA: Saunders; 2003.
26. Scarfe W. C., Levin M. D., Gane D., Farman A. G. Use of cone beam computed tomography in endodontics. International Journal of Dentistry. 2009;2009:20.
27. Scheinfeld MH, Shifteh K, Avery LL, Dym H, Dym RJ. Teeth: what radiologists should know. Radiographics: a review publication of the Radiological Society of North America, Inc. 32 (7): 1927–44.
28. Scholl RJ, Kellett HM, Neumann DP, Lurie AG. Cysts and cystic lesions of the mandible: clinical and radiologic-histopathologic review. Radiographics: a review publication of the Radiological Society of North America, Inc. 19 (5): 1107–24.
29. Shaikh SS, Koshy AV, Lunawat PP, Ladke VS. Dentigerous cyst or radicular cyst? Univ Res J Dent. 2015;5:200–202.
30. Shear M, Speight P. Radicular and residual cysts. In: Cysts of the oral region. 4th ed. Copenhagen: Wiley-Blackwell Munksgaard; 2007. pp. 123–142.
31. Toomarian L, Moshref M, Mirkarimi M, Lotfi A, Beheshti M. Radicular cyst associated with a primary first molar: a case report. J Dent. 2011 Autumn;8(4):213–217.
32. Topouchian V, Mazda K, Hamze B et-al. Aneurysmal bone cysts in children: complications of fibrosing agent injection. Radiology 2004; 232 (2): 522–6.
22. Narsapur SA, Chinnanavar SN, Choudhari SA. Radicular cyst associated with deciduous molar: a report of a case with an unusual radiographic presentation. Indian J Dent Res. 2012 Jul-Aug;23(4):550–553.
23. Neville W., Damm D. D., Allen C. M., Bouquot J. E. Patologia Oral & Maxilofacial. 2nd. Rio de Janeiro, Brazil: Editora Guanabara Koogan S/A; 2008.
24. Pasler FA, Visser H. Pocket Atlas of Dental Radiology. Thieme Medical Pub. (2007).
25. Regezi J. A., Sciubba J. J., Jordan R. C. K. Oral Pathology: Clinical Pathologic Correlations. 4nd. Philadelphia, Pa, USA: Saunders; 2003.
26. Scarfe W. C., Levin M. D., Gane D., Farman A. G. Use of cone beam computed tomography in endodontics. International Journal of Dentistry. 2009;2009:20.
27. Scheinfeld MH, Shifteh K, Avery LL, Dym H, Dym RJ. Teeth: what radiologists should know. Radiographics: a review publication of the Radiological Society of North America, Inc. 32 (7): 1927–44.
28. Scholl RJ, Kellett HM, Neumann DP, Lurie AG. Cysts and cystic lesions of the mandible: clinical and radiologic-histopathologic review. Radiographics: a review publication of the Radiological Society of North America, Inc. 19 (5): 1107–24.
29. Shaikh SS, Koshy AV, Lunawat PP, Ladke VS. Dentigerous cyst or radicular cyst? Univ Res J Dent. 2015;5:200–202.
30. Shear M, Speight P. Radicular and residual cysts. In: Cysts of the oral region. 4th ed. Copenhagen: Wiley-Blackwell Munksgaard; 2007. pp. 123–142.
31. Toomarian L, Moshref M, Mirkarimi M, Lotfi A, Beheshti M. Radicular cyst associated with a primary first molar: a case report. J Dent. 2011 Autumn;8(4):213–217.
32. Topouchian V, Mazda K, Hamze B et-al. Aneurysmal bone cysts in children: complications of fibrosing agent injection. Radiology 2004; 232 (2): 522–6.
Оставьте контакты, чтобы получать больше полезной информации
Нажимая на кнопку, вы даете согласие на обработку персональных данных и соглашаетесь
Политикой конфиденциальности
Другие статьи
Коротких, Н. Г.
Комплексная профилактика деформаций альвеолярного отростка после удаления зубов
/ Н. Г. Коротких, H. H. Лесных, Н. И. Лесных, Г. М. Корж // Стоматология. — 2004. — № 1. — С. 23–26.
Комплексная профилактика деформаций альвеолярного отростка после удаления зубов
/ Н. Г. Коротких, H. H. Лесных, Н. И. Лесных, Г. М. Корж // Стоматология. — 2004. — № 1. — С. 23–26.
A. Prof Frank Gaillard et al. Periapical cyst. Radiopedia.org.
Ahmad M., Jenny J., Downie M.
Application of cone beam computed tomography in oral and maxillofacial surgery. Australian Dental Journal. 2012;57:82–94.
Application of cone beam computed tomography in oral and maxillofacial surgery. Australian Dental Journal. 2012;57:82–94.
Avelar R. L., Antunes A. A., Carvalho R. W. F., Bezerra P. G. C. F., Oliveira Neto P. J., Andrade E. S. S.
Odontogenic cysts: a clinicopathological study of 507 cases. Journal of Oral Science. 2009;51(4):581–586.
Odontogenic cysts: a clinicopathological study of 507 cases. Journal of Oral Science. 2009;51(4):581–586.
Benn A., Altini M. Dentigerous cysts of inflammatory origin: a clinicopathologic study. Oral Surgery, Oral Medicine, Oral Pathology, Oral Radiology, and Endodontics. 1996;81(2):203–209.
Carvalho I. K. F., Luna A. H. B.
Spontaneous eruption of premolar associated with a dentigerous cyst.
Case Reports in Dentistry. 2016;2016:5.
Spontaneous eruption of premolar associated with a dentigerous cyst.
Case Reports in Dentistry. 2016;2016:5.
Chander VV, Koduri S, Basoya S, Arya L.
Radicular cyst of maxillary primary tooth: report of two cases.
J Oral Res Rev. 2014;6:61–64.
Radicular cyst of maxillary primary tooth: report of two cases.
J Oral Res Rev. 2014;6:61–64.
Cohenca N., Simon J. H., Roges R., Morag Y., Malfaz J. M.
Clinical indications for digital imaging in dento-alveolar trauma. Part 1: traumatic injuries. Dental Traumatology.
Clinical indications for digital imaging in dento-alveolar trauma. Part 1: traumatic injuries. Dental Traumatology.
Dunfee BL, Sakai O, Pistey R, Gohel A. Radiologic and pathologic characteristics of benign and malignant lesions of the mandible. Radiographics: a review publication of the Radiological Society of North America, Inc. 26 (6): 1751–68.
Elango I, Baweja DK, Noorani H, Shivaprakash PK.
Radicu-lar cysts associated with deciduous molar following pulp therapy: a case report. Dent Res J. 2008;5:95–98.
Radicu-lar cysts associated with deciduous molar following pulp therapy: a case report. Dent Res J. 2008;5:95–98.
Hill FJ. Cystic lesions associated with deciduous teeth. Proc Br Paedod Soc. 1987;8:9–12.
Horner K. Cone-beam computed tomography for oral surgical applications: where is the evidence? Oral Surgery. 2013;6(3):112–128.
Jing G, Jing S. Comparison between cone beam computed tomography and periapical radiography in the diagnosis of periapical disease. Hua Xi Kou Qiang
Yi Xue Za Zhi. 2015 Apr;33(2):209–213.
Yi Xue Za Zhi. 2015 Apr;33(2):209–213.
Junqueira R. B., Verner F. S., Vilela E. M., Devito K. L., Chaves M. G. A. M., Carmo A. M. R.
Tomografia computadorizada de feixe cônico como instrumento complementar de diagnóstico e planejamento cirúrgico de cisto radicular: relato de um caso clínico. Revista de Odontologia da UNESP. 2011;40(6):338–343.
Tomografia computadorizada de feixe cônico como instrumento complementar de diagnóstico e planejamento cirúrgico de cisto radicular: relato de um caso clínico. Revista de Odontologia da UNESP. 2011;40(6):338–343.
Lima R. K. P., Faria-Júnior N. B., Guerreiro-Tanomaru J. M., Tanomaru-Filho M. Diagnosis and planning in apical surgery: use of cone-beam tomography. South Brazilian Dentistry Journal. 2010;7(4):474–480.
Lin L. M., Ricucci D., Lin J., Rosenberg P. A.
Nonsurgical root canal therapy of large cyst-like inflammatory periapical lesions and inflammatory apical cysts. Journal of Endodontics. 2009;35(5):607–615.
Nonsurgical root canal therapy of large cyst-like inflammatory periapical lesions and inflammatory apical cysts. Journal of Endodontics. 2009;35(5):607–615.
Ludlow J. B., Davies-Ludlow L. E., Brooks S. L.,
Howerton W. B. Dosimetry of 3 CBCT devices for oral and maxillofacial radiology: CB Mercuray, NewTom 3G and i-CAT. Dentomaxillofacial Radiology. 2006;35(4):219–226.
Howerton W. B. Dosimetry of 3 CBCT devices for oral and maxillofacial radiology: CB Mercuray, NewTom 3G and i-CAT. Dentomaxillofacial Radiology. 2006;35(4):219–226.
McCrea S. Adjacent dentigerous cysts with the ectopic displacement of a third mandibular molar and supernumerary (forth) molar: a rare occurrence. Oral Surgery, Oral Medicine, Oral Pathology, Oral Radiology and Endodontology. 2009;107(6):e15–e20. doi: 10.1016/j.tripleo.2009.02.002.
McCrea S. Adjacent dentigerous cysts with the ectopic displacement of a third mandibular molar and supernumerary (forth) molar: a rare occurrence. Oral Surgery, Oral Medicine, Oral Pathology, Oral Radiology and Endodontology. 2009;107(6):e15–e20.
Minami M., Kaneda T., Ozawa K., et al. Cystic lesions of the maxillomandibular region: MR imaging distinction of odontogenic keratocysts and ameloblastomas from other cysts. American Journal of Roentgenology. 1996;166(4):943–949.
Murphey MD, Andrews CL, Flemming DJ et-al.
From the archives of the AFIP. Primary tumors
of the spine: radiologic pathologic correlation. Radiographics (abstract) 1996; 16 (5): 1131–58.
From the archives of the AFIP. Primary tumors
of the spine: radiologic pathologic correlation. Radiographics (abstract) 1996; 16 (5): 1131–58.
Narsapur SA, Chinnanavar SN, Choudhari SA.
Radicular cyst associated with deciduous molar: a report of a case with an unusual radiographic presentation. Indian J Dent Res. 2012 Jul-Aug;23(4):550–553.
Radicular cyst associated with deciduous molar: a report of a case with an unusual radiographic presentation. Indian J Dent Res. 2012 Jul-Aug;23(4):550–553.
Neville W., Damm D. D., Allen C. M.,
Bouquot J. E.
Patologia Oral & Maxilofacial.
2nd. Rio de Janeiro, Brazil: Editora Guanabara Koogan S/A; 2008.
Bouquot J. E.
Patologia Oral & Maxilofacial.
2nd. Rio de Janeiro, Brazil: Editora Guanabara Koogan S/A; 2008.
Pasler FA, Visser H.
Pocket Atlas of Dental Radiology.
Thieme Medical Pub. (2007).
Pocket Atlas of Dental Radiology.
Thieme Medical Pub. (2007).
Regezi J. A., Sciubba J. J., Jordan R. C. K.
Oral Pathology: Clinical Pathologic Correlations. 4nd. Philadelphia, Pa, USA: Saunders; 2003.
Oral Pathology: Clinical Pathologic Correlations. 4nd. Philadelphia, Pa, USA: Saunders; 2003.
Scarfe W. C., Levin M. D., Gane D.,
Farman A. G. Use of cone beam computed tomography in endodontics.
International Journal of Dentistry. 2009;2009:20.
Farman A. G. Use of cone beam computed tomography in endodontics.
International Journal of Dentistry. 2009;2009:20.
Scheinfeld MH, Shifteh K, Avery LL, Dym H, Dym RJ.
Teeth: what radiologists should know. Radiographics: a review publication of the Radiological Society of North America, Inc. 32 (7): 1927–44.
Teeth: what radiologists should know. Radiographics: a review publication of the Radiological Society of North America, Inc. 32 (7): 1927–44.
Scholl RJ, Kellett HM, Neumann DP, Lurie AG. Cysts and cystic lesions of the mandible: clinical and radiologic-histopathologic review. Radiographics: a review publication of the Radiological Society of North America, Inc. 19 (5): 1107–24.
Shaikh SS, Koshy AV, Lunawat PP, Ladke VS. Dentigerous cyst or radicular cyst?
Univ Res J Dent. 2015;5:200–202.
Univ Res J Dent. 2015;5:200–202.
30. Shear M, Speight P. Radicular and residual cysts. In: Cysts of the oral region. 4th ed. Copenhagen: Wiley-Blackwell Munksgaard; 2007. pp. 123–142.
Toomarian L, Moshref M, Mirkarimi M, Lotfi A, Beheshti M.
Radicular cyst associated with a primary first molar: a case report.
J Dent. 2011 Autumn;8(4):213–217.
Radicular cyst associated with a primary first molar: a case report.
J Dent. 2011 Autumn;8(4):213–217.
Topouchian V, Mazda K, Hamze B et-al.
Aneurysmal bone cysts in children: complications of fibrosing agent injection. Radiology 2004; 232 (2): 522–6.
Aneurysmal bone cysts in children: complications of fibrosing agent injection. Radiology 2004; 232 (2): 522–6.
